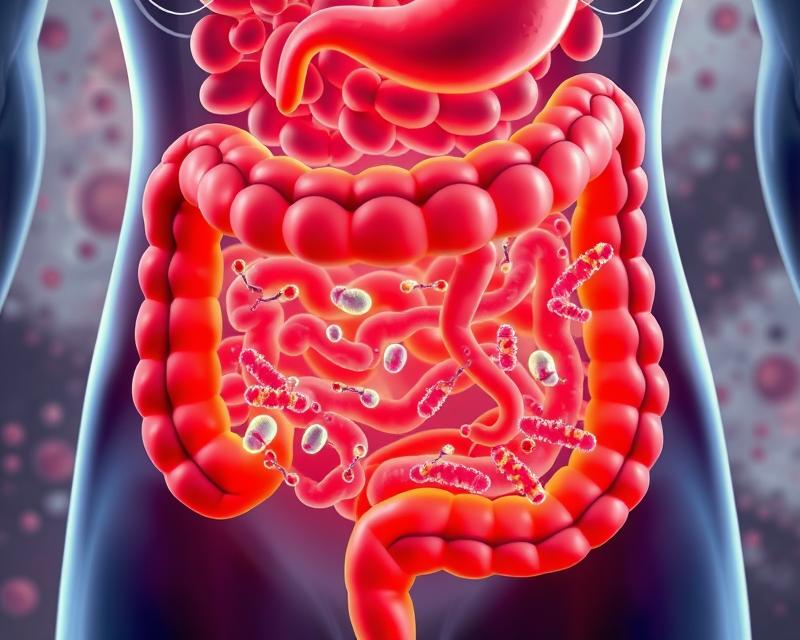
Choroba SIBO, czyli zespół rozrostu bakteryjnego jelita cienkiego, dotyka coraz większą liczbę osób, a jej objawy mogą być mylone z innymi dolegliwościami. Warto wiedzieć, że w jelicie cienkim zdrowego człowieka powinno znajdować się ograniczone ilości bakterii, a ich nadmiar może prowadzić do poważnych problemów zdrowotnych. Statystyki wskazują, że nawet 20% populacji może zmagać się z tym schorzeniem, które często pozostaje nierozpoznane. Zrozumienie przyczyn, objawów oraz metod leczenia SIBO jest kluczowe, aby skutecznie walczyć z tą uciążliwą chorobą i poprawić jakość życia pacjentów.
Czym jest choroba SIBO?
Zespół rozrostu bakteryjnego jelita cienkiego, znany jako SIBO, to stan charakteryzujący się nadmiernym namnażaniem się bakterii w jelicie cienkim. W zdrowym organizmie, jelito cienkie zawiera ich zaledwie kilka w porównaniu do jelita grubego. Gdy jednak dochodzi do SIBO, liczba tych mikroorganizmów wzrasta, co prowadzi do problemów z trawieniem oraz wchłanianiem składników odżywczych.
Szacuje się, że zjawisko to dotyczy od 0 do 20% ludzi zdrowych. Objawy mogą być jednak mylące i przypominać inne schorzenia. Do najczęściej występujących symptomów zaliczają się:
- przewlekłe wzdęcia,
- bóle brzucha,
- biegunki,
- niezamierzona utrata masy ciała.
Przyczyny SIBO często są związane z anatomicznymi nieprawidłowościami jelitowymi, zaburzeniami perystaltyki lub osłabioną odpornością.
W celu postawienia diagnozy SIBO wykorzystuje się różnorodne metody badawcze. Przykładowo, przeprowadza się testy oddechowe na obecność wodoru lub metanu. Leczenie zazwyczaj obejmuje stosowanie:
- antybiotyków,
- probiotyków,
- wdrożenie odpowiednich suplementów diety.
Zrozumienie tego schorzenia jest niezwykle istotne dla skutecznego radzenia sobie z objawami oraz poprawy jakości życia osób cierpiących na tę chorobę.
Jakie są przyczyny przerostu bakteryjnego jelita cienkiego?
Przerost bakterii w jelicie cienkim, znany jako SIBO, może być wynikiem różnych przyczyn. Oto najważniejsze z nich:
- Anomalie strukturalne jelita – uchyłki czy inne nieprawidłowości anatomiczne mogą sprzyjać namnażaniu się bakterii,
- Zaburzenia ruchliwości jelit – gdy perystaltyka jest niewłaściwa, treść pokarmowa zaczyna stagnować, co tworzy idealne warunki do rozwoju mikroorganizmów,
- Przewlekłe schorzenia – takie jak cukrzyca, choroba Crohna czy celiakia mogą negatywnie wpływać na prawidłowe funkcjonowanie jelit i zwiększać ryzyko wystąpienia SIBO,
- Osłabiona odporność – osoby z obniżoną odpornością są bardziej narażone na przerost flory bakteryjnej w swoim jelicie cienkim,
- Długotrwałe stosowanie leków – niektóre medykamenty, na przykład inhibitory pompy protonowej, mogą zaburzać równowagę mikroflory jelitowej.
Każdy z tych czynników może prowadzić do rozwoju SIBO i wiązać się z poważnymi konsekwencjami zdrowotnymi, takimi jak niedobory żywieniowe oraz różnorodne problemy trawienne.
Jakie czynniki ryzyka SIBO warto znać?
Czynniki ryzyka związane z przerostem bakteryjnym jelita cienkiego (SIBO) obejmują różnorodne aspekty, które mogą sprzyjać rozwojowi tej dolegliwości. Oto najważniejsze z nich:
- Zaburzenia motoryki jelit: problemy z perystaltyką mogą prowadzić do zatrzymywania treści pokarmowej w jelitach, co stwarza idealne warunki dla namnażania się bakterii,
- Nieprawidłowości anatomiczne: wady strukturalne przewodu pokarmowego, takie jak uchyłki czy zwężenia, mogą skutkować gromadzeniem się bakterii w jelicie cienkim,
- Osłabiona odporność: ludzie z niedoborami immunologicznymi są bardziej podatni na SIBO, ponieważ ich organizm może mieć trudności w kontrolowaniu populacji bakterii,
- Leki: stosowanie niektórych leków, takich jak antybiotyki czy inhibitory pompy protonowej, może zaburzać równowagę mikroflory jelitowej i przyczyniać się do wystąpienia SIBO,
- Przewlekłe choroby: schorzenia takie jak mukowiscydoza, Parkinson czy marskość wątroby mogą zwiększać ryzyko wystąpienia SIBO poprzez różne mechanizmy patologiczne,
- Zespół jelita drażliwego (IBS): badania wykazują, że u 4-78% pacjentów z IBS występuje jednocześnie SIBO, co sugeruje silny związek między tymi dwoma stanami.
Zrozumienie tych czynników ryzyka jest niezwykle ważne dla szybkiej diagnozy oraz skutecznego leczenia SIBO. Dodatkowo wiedza ta umożliwia podejmowanie działań prewencyjnych u osób znajdujących się w grupie ryzyka tego schorzenia.
Jakie są objawy choroby SIBO i ich znaczenie?
Objawy SIBO, czyli zespołu nadmiernego rozrostu bakteryjnego jelita cienkiego, mogą być bardzo zróżnicowane i łatwo pomylić je z innymi dolegliwościami. Najbardziej powszechnym symptomem są wzdęcia, które nie tylko są uciążliwe, ale potrafią również utrzymywać się przez długi czas. Osoby cierpiące na SIBO często odczuwają także bóle brzucha – ich lokalizacja oraz intensywność mogą się znacznie różnić.
Biegunka to kolejny częsty objaw tej choroby; może pojawiać się naprzemiennie z zaparciami, co dodatkowo utrudnia postawienie diagnozy. Wiele osób skarży się również na uczucie pełności w brzuchu, które występuje nawet po spożyciu małych porcji jedzenia.
Przewlekłe SIBO może prowadzić do poważnych problemów zdrowotnych, takich jak niedokrwistość megaloblastyczna wynikająca z zaburzeń wchłaniania ważnych witamin i minerałów. Ignorowanie tych symptomów może skutkować niezamierzoną utratą masy ciała oraz niedożywieniem. Dlatego tak istotne jest wczesne rozpoznanie i podjęcie odpowiedniego leczenia.
Zrozumienie objawów charakterystycznych dla SIBO ma kluczowe znaczenie dla efektywnego zarządzania tą chorobą oraz unikania potencjalnych powikłań zdrowotnych. Jeśli zauważysz u siebie wymienione symptomy, warto udać się do lekarza na dalszą diagnostykę oraz ewentualną terapię.
Jakie są powiązania między SIBO a zespołem jelita drażliwego (IBS)?
Zespół jelita drażliwego (IBS) oraz przerost bakteryjny jelita cienkiego (SIBO) są ze sobą ściśle powiązane. Badania wskazują, że od 4 do 78% osób z IBS zmaga się również z SIBO. Oba te schorzenia mogą manifestować się w podobny sposób, objawiając się:
- bólami brzucha,
- wzdęciami,
- problemami z rytmem wypróżnień.
Choć symptomy są zbliżone, ich przyczyny różnią się znacząco. SIBO jest rezultatem nadmiernego wzrostu bakterii w jelicie cienkim, co może prowadzić do zakłóceń w procesach trawiennych. Natomiast IBS to zaburzenie czynnościowe układu pokarmowego, które niekoniecznie musi być związane z infekcją bakteryjną.
Interesujące jest to, że przerost bakterii w jelicie cienkim potrafi nasilać objawy IBS poprzez dodatkowe podrażnienie błony śluzowej jelit. To sprawia, że leczenie SIBO może przynieść ulgę pacjentom cierpiącym na IBS, zwłaszcza gdy tradycyjne metody radzenia sobie z objawami zawodzą.
Aby postawić diagnozę SIBO, konieczne jest wykonanie specjalistycznych badań, takich jak wodorowy test oddechowy. Uzyskane wyniki są kluczowe dla opracowania skutecznego planu leczenia oraz dostosowania diety dla osób dotkniętych tymi schorzeniami.
Jak wygląda diagnostyka SIBO – jakie badania są potrzebne?
Diagnostyka SIBO, czyli przerostu bakteryjnego jelita cienkiego, opiera się na kilku istotnych badaniach mających na celu potwierdzenie nadmiaru bakterii w tym obszarze. Najczęściej wykorzystywanym testem jest wodorowo-metanowy test oddechowy, który mierzy poziom wodoru i metanu w wydychanym powietrzu po spożyciu glukozy lub laktulozy. To badanie umożliwia nam ocenę fermentacji tych substancji przez bakterie znajdujące się w jelicie cienkim.
Gdy lekarz podejrzewa wystąpienie SIBO, często zaleca dodatkowe analizy krwi. Takie badania mogą ujawnić:
- niedobory witaminy B12,
- inne nieprawidłowości związane z funkcjonowaniem układu pokarmowego.
W bardziej skomplikowanych przypadkach specjalista może skierować pacjenta na badania obrazowe, takie jak:
- RTG przewodu pokarmowego,
- endoskopia,
- które pozwalają na bezpośrednie sprawdzenie stanu jelit oraz obecności bakterii.
Wszystkie te analizy są kluczowe dla postawienia trafnej diagnozy oraz zaplanowania skutecznego leczenia dla osób z SIBO.
Jakie są metody i podejścia do leczenia SIBO?
Leczenie SIBO, czyli przerostu bakteryjnego jelita cienkiego, w dużej mierze opiera się na stosowaniu antybiotyków. Głównym celem tego leczenia jest zmniejszenie liczby bakterii w jelicie cienkim. Najczęściej zalecaną substancją czynną jest rifaksymina, która skutecznie eliminuje nadmiar mikroorganizmów. W niektórych sytuacjach lekarze mogą również sugerować inne antybiotyki, takie jak metronidazol.
Nie można jednak zapominać o roli diety w terapii SIBO. Wprowadzenie diety low FODMAP, bogatej w składniki o niskiej fermentacji, może znacząco wpłynąć na złagodzenie objawów takich jak wzdęcia czy bóle brzucha. Odpowiednie zmiany żywieniowe wspierają procesy trawienne i ułatwiają przyswajanie niezbędnych substancji odżywczych.
W przypadku wystąpienia niedoborów witamin lub minerałów warto rozważyć ich suplementację, co może okazać się istotne dla osób z SIBO. Lekarze często przepisują także leki łagodzące dolegliwości oraz zachęcają do regularnych badań kontrolnych.
Warto pamiętać, że zarówno terapia antybiotykowa, jak i dostosowanie diety powinny odbywać się pod ścisłą opieką specjalisty. Taki sposób postępowania zapewnia większą skuteczność leczenia oraz pomaga zminimalizować ryzyko nawrotu choroby.
Jak dostosować jadłospis w diecie FODMAP w kontekście choroby SIBO?
Dostosowanie jadłospisu w diecie FODMAP dla osób z chorobą SIBO wymaga szczególnej uwagi na produkty mogące nasilać objawy. Dieta low FODMAP skupia się na ograniczeniu spożycia fermentujących węglowodanów, które mogą prowadzić do wzdęć i dyskomfortu jelitowego.
Zaczynamy od identyfikacji żywności bogatej w FODMAP. Wśród niej znajdują się:
- niektóre owoce, takie jak jabłka i gruszki,
- warzywa, np. cebula czy czosnek,
- nabiał zawierający laktozę.
Zamiast nich warto wybierać produkty o niższej zawartości FODMAP, jak:
- banany,
- marchewka,
- jogurt bezlaktozowy.
Kolejnym istotnym aspektem jest regularne spożywanie mniejszych porcji posiłków, co zmniejsza obciążenie układu pokarmowego i wspomaga trawienie. Ponadto warto unikać napojów gazowanych oraz produktów bogatych w cukry alkoholowe, które mogą pogarszać samopoczucie.
Osoby z SIBO powinny uważnie obserwować reakcje swojego organizmu na różne pokarmy i dostosowywać dietę do swoich indywidualnych potrzeb. Stosowanie diety FODMAP jako formy leczenia objawowego może znacząco poprawić jakość życia pacjentów cierpiących na tę chorobę.
Jakie są niedobory witamin i minerałów w kontekście SIBO?
Osoby z przerostem bakteryjnym jelita cienkiego, znanym jako SIBO, często borykają się z niedoborami różnych witamin i minerałów. Dzieje się tak głównie z powodu zaburzeń wchłaniania składników odżywczych. Na przykład, mogą wystąpić braki witamin:
- witamina A,
- witamina D,
- witamina E,
- witamina K.
Te substancje odgrywają kluczową rolę w wielu procesach biologicznych, jak zdrowie układu odpornościowego czy prawidłowe funkcjonowanie kości.
Dodatkowo, osoby cierpiące na SIBO mogą napotkać trudności z przyswajaniem witaminy B12. Jej niedobór niesie ze sobą ryzyko anemii oraz problemów neurologicznych. W związku z tym suplementacja witamin staje się niezwykle ważna dla tych pacjentów, zwłaszcza gdy chodzi o witaminy rozpuszczalne w tłuszczach, które są trudniejsze do przyswojenia przy zakłóconym wchłanianiu.
Nie można także zapominać o roli minerałów w organizmie. SIBO wpływa na zdolność przyswajania takich pierwiastków jak:
- magnez,
- żelazo.
Dlatego warto wzbogacić dietę o odpowiednie suplementy mineralne, oczywiście pod okiem specjalisty.
Zrozumienie potencjalnych niedoborów witamin i minerałów jest niezwykle istotne dla osób dotkniętych SIBO. Świadomość tych braków może pomóc uniknąć poważniejszych problemów zdrowotnych związanych z niewłaściwym odżywianiem i deficytem niezbędnych składników pokarmowych.
Jak zapobiegać nawrotom objawów SIBO?
Aby uniknąć nawrotów objawów SIBO, kluczowe jest wprowadzenie skutecznych strategii terapeutycznych oraz zmiana stylu życia. Po zakończonym leczeniu antybiotykami niezwykle istotne staje się monitorowanie i dbanie o równowagę flory bakteryjnej w jelicie cienkim.
Dieta odgrywa tu fundamentalną rolę. Wprowadzając zasady diety FODMAP, ograniczamy spożycie fermentowalnych oligo-, di- i monosacharydów oraz polialkoholi. Takie podejście nie tylko łagodzi objawy, ale także sprzyja utrzymaniu zdrowej mikroflory jelitowej.
Regularna suplementacja probiotyków to kolejny ważny krok. Preparaty zawierające Lactobacillus czy Bifidobacterium wspierają odbudowę prawidłowej mikroflory jelitowej i są szczególnie zalecane osobom z SIBO.
Warto również unikać czynników ryzyka, takich jak:
- stres,
- złe nawyki żywieniowe,
- brak aktywności fizycznej,
- niewystarczająca ilość snu.
Aktywność fizyczna oraz odpowiednia ilość snu mają istotny wpływ na zapobieganie nawrotom choroby. Nie zapominajmy o systematycznych kontrolach lekarskich, które pozwalają na szybką reakcję w przypadku pojawienia się nowych objawów. Dzięki temu można uniknąć poważniejszych problemów związanych z SIBO.